Сколько лечится инсульт. Сколько необходимо лежать в больнице после перенесенного инсульта, показания и этапы лечения
К сожалению докторов, в сознании наших соотечественников не сформирована необходимость постоянной заботы о здоровье. Чаще, при появлении признаков болезни, люди думают, что симптомы исчезнут сами, ничего с ними не случится, а болезнь отступит. Сама пройдёт. Причин для такого поведения, наверное, много. Но вот к чему оно приводит, отражает сухой язык статистики. Казанскими врачами было проведено исследование причин смертности при инсультах.
Инсульт уносит жизни большого количества людей
Результаты получились ужасающими:
- Половина пациентов с инсультами поступает в больницу более чем через 6 часов от начала заболевания. Что такое в обычной жизни 6 часов? Даже для сна маловато. Но не для спасения жизни больного. Этот промежуток называется «терапевтическое окно». Время, в которое лечение даёт максимальный результат и позволяет избавить человека от инвалидности или спасти ему жизнь.
- Более половины таких больных не госпитализируются! Не потому, что им отказывают. Они не обращаются в стационар или отказываются от госпитализации, предложенной врачами скорой помощи. Смертность в этой группе составляет 97%.
Что можно сделать, чтобы не пополнить своей жизнью сухие статистические строчки учета летальности при инсульте? Только понять, при каких признаках изменения самочувствия надо срочно обратиться к врачу. Так сказать, узнать врага в лицо.
Что такое инсульт и какие бывают виды инсульта
Словом «инсульт» обозначают острые срывы кровоснабжения головного мозга, которые развиваются по ишемическому (снижение или отсутствие кровообращения) или геморрагическому (кровоизлияние) типу. Для мозговой ишемии выделяют ещё краткосрочное состояние, называемое транзиторной ишемической атакой. Подробнее о каждом из этих состояний.

Инсульты делятся на 2 большие группы: ишемические и геморрагические
Транзиторная ишемическая атака
Микроинсульт или транзиторная ишемическая атака ˗ это острое преходящее нарушение кровоснабжения маленькой части мозга, не вызывающее необратимых изменений в клетках. Но это состояние не так безобидно, как может показаться. У людей, подвергшихся ТИА, в 20% случаев полноценный инсульт развивается спустя неделю, ещё у 45% в первый год после атаки. Это звоночек о том, что надо внимательнее относиться к себе, и срочно вызвать врача как только появились:
- Изменения чувствительности на лице или в конечностях: онемение или чувство, что «мурашки побежали» по коже.
- Ограничение движений.
- Трудности в восприятии речи окружающих людей.
- Частичная потеря слуха, осязания или зрения.
- Двоение в глазах.
- Головокружение.
- Может появиться расстройство координации движений, походки.
- Потеря речи.
- Помутнение сознания или непродолжительный обморок.
В таком случае срочно вызывайте доктора! Несмотря на скоротечность ТИА вовремя проведенное обследование и лечение может предупредить опасное для жизни состояние.
Ишемический инсульт

Ишемический инсульт вследствие тромбоза сосуда
Причина смерти №3 в мире. Болезнь, которая навсегда меняет человека. Лишает его, речи, движений, способности мыслить. Состояние, приковывающее человека к постели на месяцы. И несмотря на это, люди продолжают надеяться на «авось». Говорить себе: «может пройдёт». Во время ишемии часть нейроцитов перестаёт получать кислород. Если не вернуть им возможность «дышать», они погибают.
А предотвратить гибель клеток мозга можно в первые 6 часов от начала ишемии.
Только надо как можно раньше доставить больного в стационар. Признаки ишемии мозга:
- Появляются нарушения речи, трудности во внятном произнесении слов.
- Сильнейшая головная боль, иногда сопровождающаяся рвотой.
- Асимметрия лица: угол рта или глаза с одной стороны опущен, улыбка получается кривой.
- Мышечная слабость ноги и руки на одной стороне. Попытка поднять обе руки одновременно может оказаться безуспешной.
- Помутнение сознания, потеря ориентации, обморок.
Эти симптомы дают сигнал о развитии ишемии. Человеку надо срочно оказать помощь:
- Вызвать неотложку. По телефону лучше сказать, что произошло, потому что на станциях есть специализированные «инсультные» бригады.
- Обязательно помочь ему лечь. Хоть на пол, хоть на стол. Всё равно. Главное ˗ горизонтальное положение.
- Не пытаться вернуть больного в сознание. Этим займутся врачи.
Если принять меры к быстрому началу лечения, шансы вернуть здоровье после болезни достигают 50%. Не просто выжить, а восстановить способность жить активно.
Геморрагический инсульт
Кровоизлияния в мозг случаются в 4 раза реже ишемий. Только прогноз для их исхода гораздо хуже. Апоплексии заканчиваются смертью у 45% людей в первую неделю от начала удара. Состояние, которое не стоит лечить самостоятельно или ждать, когда оно само пройдёт. Коварство геморрагий заключается в том, что изливающаяся из сосудов кровь остается внутри черепа и сдавливает головной мозг. К признакам геморрагии присоединяются симптомы вторичной ишемии от воздействия излившейся крови. Признаки апоплексического удара:
- Состояние развивается неожиданно, на фоне высокой эмоциональной или физической нагрузки.
- Может сопровождаться приливом крови к лицу.
- Начинает сильно болеть голова.
- Сознание становится спутанным.
- Появляется тошнота, может развиться рвота.
- Иногда случаются судорожные припадки.
Первая помощь в этом случае такая же, как и при ишемии мозга:
- Уложить человека.
- Вызвать скорую помощь.

Женщина вызывает скорую помощь
Инсульт проходит сам
Конечно, как и любая болезнь, инсульт может пройти сам. В двух случаях: если человек станет инвалидом или умрёт. Следите за здоровьем и обращайтесь вовремя к врачам.
Сейчас — время страховой медицины. Койко — день — это деньги, и немалые: это расходы на питание, стирку, уборку (в палатах), не говоря уж о медикаментах и еще каких-то расходных материалах. Сократился койко-день при всех болезнях, больше нагрузка на амбулаторную службу получается.За необоснованное превышение числа койко-дней страховые компании штрафуют больницы, и серьезно.
На самом деле, при инсульте долго держать в больнице смысла нет. Все решает терапия в ПЕРВЫЕ ЧАСЫ после кровоизлияния или ишемии.Есть положительная динамика — закрепили, поддержали, и что держать-то в больнице? Ухаживать можно и дома: таблетки давать, даже уколы ставить.Единственное — с капельницами сложно. Кого надо "откапать" — держат в больнице. Или если КТ-контроль требуется или выполнение еще каких-то сложных диагностических мероприятий в динамике. Если этого не требуется, то нет НИКАКОГО смысла держать в больнице. Даже если нет динамики — ее и не будет, к сожалению (время упущено) Может быть, когда-то потом, через полгода-год, благодаря лечебной физкультуре, массажу. и т.д. Но: полгода-год в больнице держать никто не станет.
Вопрос о минимуме. Может быть вообще — 3 дня. Если поступил с подозрением на инсульт, которое не подтвердилось: сделали КТ через 3 дня — ишемических очагов и кровоизлияния не появилось — отправили домой. Если же инсульт подтвержден, то, думаю, минимум — 2 недели (ну. хотя бы дней 10 уж)
Невропатолог Алексей Попов: «У пациента, который длительное время лежит в одной позе, может начаться пневмония»
У человека случился инсульт, и по «скорой» он попал в больницу. Родственники встревожены: сможет ли больной вернуться к привычной жизни? Как быстро он восстановится? Какие методы реабилитации применяют врачи? На эти и другие вопросы наших читателей во время прямой линии «ФАКТОВ» ответил заведующий отделением неврологии № 2 Киевской областной клинической больницы Алексей Попов.
— Здравствуйте, Алексей Васильевич! Вас беспокоит Ольга Ивановна из города Житомир. У соседа случился инсульт. Его положили в больницу, но выписали через 14 дней. Разве возможно за такое короткое время справиться с болезнью?
— Продолжительность лечения в больнице зависит от того, какой был инсульт. Если случился ишемический, при котором руку или ногу частично парализовало, но человек сам себя обслуживает, у него не нарушена речь, то двух недель пребывания в стационаре достаточно. Больной принимает лекарства, улучшающие кровоснабжение и обменные процессы, снимающие спазм сосудов и отек в зоне поражения, обучается упражнениям лечебной физкультуры, проходит электростимуляцию, ему делают массаж. Но человек должен четко понимать, что лечение после выписки из стационара не заканчивается. Дома ему необходимо продолжать заниматься лечебной физкультурой, следить за давлением. Конечно, нужно отказаться от курения, не злоупотреблять алкоголем, больше двигаться.
— «ФАКТЫ»? Вам звонит Иванна Львовна из Киевской области. У папы случился ишемический инсульт, сейчас он в больнице. Когда нужно начинать восстановление?
— При ишемическом инсульте реабилитация начинается на четвертый-пятый день. Но с первых часов пребывания в стационаре больному показана пассивная гимнастика. Это не столько гимнастика, сколько лечение положением: необходимо правильно выложить руки и ноги пациента, расположить тело.
— Как это делают?
— С помощью подушек и валиков больного устраивают полусидя. Это похоже на то, как сидит космонавт в скафандре: руки приподняты подушками, а ноги, под которые подложены валики, немного развернуты. Раз в два часа положение тела меняют. Также на четвертый-пятый день начинаем переворачивать больного на бок. Длительно находиться в одной позе нельзя: это может вызвать застойные явления, пневмонию, появление пролежней. Потихоньку обучаем пациента простым движениям, чтобы мозг «вспомнил», как управлять телом. Примером служит поведение младенца. Что малыш делает? Переворачивается на бок, на живот, поднимается. Человек окунается в детство, и, повторяя движения, вырабатывает и закрепляет двигательные стереотипы. Это ускоряет выздоровление.
— Кто проводит пассивную гимнастику?
— Либо врач ЛФК, либо кинезитерапевт. В палате ранней реабилитации специалисты работают с больным, а родственники наблюдают и обучаются. Врач показывает: начинать массаж надо с пальцев — каждый сустав размять несколько раз, потом кисть, локоть, плечо… Чем раньше пациент начнет выполнять простые движения, тем быстрее перейдет к более сложным: писать ручкой, одеваться, умываться. При инсульте важно разрабатывать пораженные руку и ногу, чтобы избежать ограничения подвижности суставов (патологической контрактуры). Из-за нарушения питания в суставе может начаться воспаление, дегенерация тканей и возникнет артроз с контрактурой. Сустав болит, рука не слушается, а восстановить ее былую работоспособность сложно. Чтобы избежать осложнений, нужно каждый день делать массаж, выполнять упражнения. Подробнее о том, как ухаживать за больным, перенесшим инсульт, можно узнать в отделении неврологии № 2, которое находится в Киеве, на улице Баггоутовской, 1. Телефон 0 (44) 483−16−94 .
— Звонит Антонина Петровна из города Белая Церковь. Вы разрешаете родственникам больного постоянно находиться в палате?
— Да. Для пациента это огромная поддержка. Кроме того, в палате родственники учатся ухаживать за больным. Мы выписываем человека домой, а там домочадцы должны давать ему лекарства, кормить, одевать, делать с ним упражнения. Это непросто. Надо знать, например, что надевать рубашку надо начинать с пострадавшей руки, а снимать со здоровой. Уметь поменять постель — положить человека на бок, а простыню, скатанную валиком, расправить на одной стороне кровати. Затем перевернуть больного через валик и расправить простыню с другой стороны. С человеком надо постоянно общаться, делать это спокойно, терпеливо. Часто родственники приходят ко мне и жалуются, что больной ругается, кричит… Я объясняю, что так проявляется болезнь. В остром периоде человека раздражает все: и то, что вы рядом, и то, что отошли.
Больной наиболее интенсивно восстанавливается в течение первых трех-четырех месяцев после инсульта. Иногда родственникам кажется, что мы рекомендуем слишком частые курсы лечения. Один — сразу после инсульта, повторный — через две-три недели. Понадобится еще три-четыре курса за первые шесть—восемь месяцев. Затем с интервалом в два-три месяца — снова курс лечения. Мы хотим максимально использовать время, благоприятное для реабилитации.
— Вас беспокоит Валентина Васильевна из Мариуполя. Прочитала в газете, что при инсульте хорошо помогают физиопроцедуры. Всем ли они подходят?
— К физиотерапии есть противопоказания. Например, электростимуляцию нельзя проводить тем, кто страдает нарушением сердечного ритма, а также при выраженных трофических расстройствах, тромбофлебите. Остальным этот метод будет весьма полезен. С помощью электростимуляции мы усиливаем импульсы от рецепторов пораженных конечностей в мозг и побуждаем соседние участки брать на себя утраченную функцию. Есть программы для расслабления или стимуляции мышц, активизации нервного волокна. Если нарастает тонус мышц, меняем программу на релаксирующую, появляется боль — на обезболивающую.
В последние пять—семь лет активно используем магнитно-лазерную терапию. Это очень эффективный метод. Исследования доказали, что воздействие сильного магнитного поля благотворно для мозга: быстрее проходит отек, улучшается микроциркуляция крови. Хорошо при инсультах зарекомендовала себя рефлексотерапия: воздействуя на определенные точки, мы улучшаем кровоснабжение мозга.
— Татьяна, Львовская область. После того как мой отец перенес четыре ишемических инсульта, прошло 23 года. Что нового можно сделать для такого больного?
— Когда случились инсульты?
— Первый в 39 лет, последний — через год. Все инсульты произошли буквально подряд. После четвертого папа лишился речи.
— Инсульт в молодом возрасте часто возникает из-за мерцательной аритмии, нарушения сердечного ритма. Если сердце сокращается неритмично, образуются тромбы, которые закупоривают сосуды. Советую сейчас обследовать вашего отца, чтобы определить состояние сердца и сосудов. Вернуть то, что утеряно, маловероятно. Важно предупредить новый инсульт. Для этого два раза в год отцу нужно проходить курс лечения в стационаре. Думаю, и медикаментозная поддержка, и методы физиотерапии (насколько позволяет сердечно-сосудистая система) помогут улучшить его здоровье.
— Вас беспокоит Татьяна Павловна из Киева. У моего сына (ему 35 лет) недавно случился инсульт. Меня интересует, почему заболевают молодые люди?
— Сегодня инсульт в молодом возрасте не редкость. За последние два месяца у нас было два молодых пациента — мужчина и женщина. Обоим исполнилось по 24 года. Недавно лечилась женщина: через месяц после родов у нее развился инсульт. В том, что болезнь молодеет, виноваты, скорее всего, аномалии сосудистой стенки или самого сосуда. Их не всегда можно диагностировать, особенно если это мелкие сосуды. Нужно обращать внимание на внезапное появление слабости в мышцах или онемение части лица, руки, ноги, нарушение речи, ухудшение зрения. Человек может неожиданно потерять равновесие, у него возникают тошнота и сильная головная боль без явной причины. С такими признаками нужно немедленно обращаться к врачу.
— Алло! Это Алексей Анатольевич из Полтавы. Мне 40 лет. Год назад я перенес ишемический инсульт. Что делать, чтобы он не случился снова?
— Тщательно контролируйте давление. Если есть гипертоническая болезнь, не забывайте ежедневно принимать назначенные врачом таблетки. Делайте упражнения лечебной физкультуры, соблюдайте режим питания — ешьте четыре раза в день небольшими порциями, избегайте жареных, жирных, острых блюд. Проверяйте уровень холестерина и сахара в крови. И если показатели повышены, обратитесь к специалистам — кардиологу, эндокринологу, чтобы они назначили лечение.
— А где можно пройти реабилитацию? У меня до сих пор плохо работают рука и нога…
— На базе Полтавского мединститута есть клиника нервных болезней с отделением реабилитации — можете обратиться туда. Или езжайте в Миргород, в санаторий для больных, перенесших инсульт. Врачи назначат вам физиотерапию, массаж, упражнения лечебной физкультуры, и это поможет восстановить работоспособность руки и ноги.
— Нина Ивановна, город Бровары Киевской области. У мамы случился микроинсульт, и она стала хуже разговаривать — путает слова, заикается. Ей нужна помощь логопеда?
— Думаю, да. Чаще всего логопед занимается с больными, у которых инсульт возник в левом полушарии головного мозга — там, где находится центр речи. Результат лучше, если занятия начаты сразу после инсульта. Недавно у нас был пациент с нарушением речи, который ничего, кроме «то-то-то», не говорил. А позанимавшись с логопедом, он медленно, с большим напряжением начал разговаривать. Во всяком случае, родственники понимали, что больной хочет сказать. Мы поставили ему задачу: пока не скажет «Здравствуйте!» — не отпустим домой. Помогло.
— У моей бабушки тоже был инсульт. Что посоветуете мне, чтобы предупредить бо-лезнь?
— Лечить патологии, которые приводят к инсульту: склеротические изменения сосудов, гипертоническую болезнь. Нельзя относиться легкомысленно к повышенному давлению. Вот сегодня на приеме был пациент, который сказал: «У меня давление 210, но лечиться некогда — надо на работу». Я говорю: «Если с вами что-то случится, работа останется, а вас там не будет». Самое неблагоприятное сочетание, когда к атеросклерозу и гипертензии прибавляется сахарный диабет. Повышенный сахар в крови опасен для сосудов — он повреждает их стенки. Поэтому после 40 лет нужно обязательно ежегодно проверять уровень сахара и холестерина в крови.
— Доктор, вас беспокоит Виктор Петрович. Мне 88 лет, я сейчас ухаживаю за дочерью, которая год назад перенесла ишемический инсульт. Дочка принимает таблетки, периодически делаем ей массаж, но ничего не помогает: речь не восстановилась, правая сторона не работает.
— Я рекомендовал бы вам хотя бы два раза в год лечить вашу дочь в стационаре. Прием таблеток менее эффективен, чем помощь, которую оказывают в больнице. Конечно, лечить дочку надо было сразу же, через пару месяцев после того, как случился инсульт, а потом несколько раз в течение года повторять курс лечения. Сейчас вы должны пригласить своего участкового врача, а он вызовет невролога, и вы уточните, как госпитализировать дочь.
— Елена Петровна из города Черновцы. Меня интересует, от чего зависит восстановление после инсульта?
— Большое значение имеет то, где находится поражение, какие центры затронуты. Иногда у больного встречается так называемый полушарный инсульт, когда вся доля мозга практически погибла и заместить ее функции нечем. Конечно, в этом случае рассчитывать на значимое восстановление не приходится. Когда страдает внутренняя капсула мозга — собрание всех проводящих путей в организме, восстановление тоже идет крайне плохо. Но никогда не стоит прекращать бороться, даже когда кажется, что это бессмысленно. Мы просто не подозреваем обо всех возможностях мозга.
А бывают случаи, когда восстановление вообще не нужно — при так называемом немом инсульте. МРТ показывает достаточно большой очаг поражения, но поскольку жизненные центры и проводящие пути не пострадали, никаких симптомов нет. Человек даже не догадывается, что перенес инсульт: голова поболела — и все. Но такому пациенту все равно нужно заниматься здоровьем, чтобы предупредить повторный инсульт. Следует принимать препараты, которые уменьшают вязкость крови, удерживают холестерин и артериальное давление в норме. Конечно, повлиять на склеротические изменения в сосудах нельзя. А вот сделать так, чтобы атеросклероз не прогрессировал, а сердечно-сосудистая система справлялась со своей работой, вполне возможно.
— Добрый день! Это Наталия, киевлянка. У меня на левой руке немеют мизинец и безымянный палец, особенно ночью. Подскажите, к какому специалисту обратиться?
— У вас признаки поражения шейного отдела позвоночника. Вам надо обратиться к неврологу, и врач назначит лечение корешковых проявлений. Думаю, специалист обязательно попросит сделать рентген шеи. Лечить патологию позвоночника без снимка опасно. Я знаю случаи, когда после посещения мануального терапевта людей разбивал паралич. Вот недавно обратился человек, у которого оказался разрушенный позвонок. Пациент страдал миеломной болезнью (заболевание крови, при котором поражаются кости), которая и вызвала боль, и бросился искать помощи у мануального терапевта. А тот взялся лечить без рентгена.
— Елена Васильевна беспокоит, город Винница. У меня время от времени дергается веко. С чем это связано?
— Нервный тик возникает из-за переутомления. Больше спите, отдыхайте, гуляйте на свежем воздухе — и все пройдет. Каждая часть тела представлена в коре головного мозга. Мышца начинает дергаться, когда клетки возбуждаются, генерируют и передают на нее импульсы. Старайтесь также избегать стрессов. Моя бабушка, которая прожила 96 лет, говорила: некоторые вещи надо воспринимать за метр от сердца. Чувствуете проблему со здоровьем — сделайте паузу.
Подготовила Наталия САНДРОВИЧ, «ФАКТЫ»
Инсульт у мамы. Лечение и реабилитация после инсульта.
758. Гость | 17.07.2010, 17:24:07
как это в присутствии главврача и нотариуса. это доверенность на получении пенсии? просто у нас доверенность истекает. и никто *нотариус не заверяет, по тому что мама не может ответить на простейшие вопросы. забывает кто я. и не может назвать место где она находится. а врачи говорят — это не наша забота.
4 ч января уменя случился ишемический инсульт с парализацией левой стороны это стало для мееня ужасной трагедией я вел подвижный образ жизни, я заядлый рыбак. в результате я загналсебя впостинсультную депрессию из которой не могу выбраться до сих пор. прошло уже 8 месяцев. нога восстановилась полностью,арук ещё не восстановилась.я очень переживаю чторука почемуто не восстаг
Содержание
Многие люди в мире умирают от инсульта головного мозга, впадают в кому. Что делать, если человек перенес данное заболевание? Как вылечить инсульт головного мозга, какими способами устранять последствия и в чем заключается профилактика? Узнайте об этом подробнее, ведь без реабилитации после инсульта возможен рецидив.
Лечение инсульта головного мозга
Как лечить инсульт мозжечка головного мозга? Во-первых, врачи пытаются разными способами устранить последствия внезапно возникшего дефицита кровообращения в участке мозга. Увы, часто у больных происходит нарушение работы опорно-двигательного аппарата. Чтобы помочь им, могут использоваться лечебная гимнастика, лечение в санатории, водные процедуры, тренажеры, массажеры. Обязательны специальные препараты для улучшения мозгового кровообращения. Во-вторых, осуществляется профилактика повторного приступа.

Ишемический
Это заболевание, при котором происходит нарушение поступления крови в мозг, повреждение нервных клеток вследствие дефицита кровоснабжения. Лечение ишемического инсульта в остром периоде должно осуществляться только в условиях стационара. От того, как быстро человека доставили в больницу, во многом зависит исход заболевания. У людей, перенесших лакунарный приступ, лечение после инсульта включает базисную и дифференцированную терапию. Первая проводится всегда, независимо от причин болезни, вторая же определяется ее характером. Лечение включает в себя:
- прием вазоактивных, антимикробных препаратов;
- применение адреноблокаторов, ингибиторов АПФ, диуретиков;
- антигипертензивную терапию;
- коррекцию обменных нарушений;
- лечебную гимнастику.
Геморрагический
Очень тяжелый вид инсульта, для которого характерен разрыв сосудов и кровоизлияние в мозг. Развивается в считанные минуты: предпринимать меры, лечить необходимо быстро. В противном случае прогнозы неблагоприятные – до 75% людей остаются инвалидами. Врачи предлагают лечить такой инсульт следующими способами:
- хирургическим лечением;
- внутривенным введением стволовых клеток;
- нейропротекцией;
- приемом антиоксидантов, вазоактивных препаратов, осмотических диуретиков, препаратов кальция;
- антифибринолитической терапией;
- ингаляцией кислорода с парами спирта;
- лечебной физкультурой;
- физиотерапией.

Микроинсульт
Представляет собой некроз мозговых тканей вследствие тромба или сужения мелкого сосуда. Питание головного мозга при микроинсульте не ухудшается, ткани не претерпевают некротические изменения. Чтобы восстановить кровоток, врачи используют: антикоагулянты, тромболитики, нейропротекторы, вазоактивные препараты, дезагреганты. Для восстановления пациенту необходимы дыхательная гимнастика, физиопроцедуры, диета, лечебная физкультура. Дополнительно можно лечить народными средствами.
Лекарства при инсульте
Болезнь специфическая, лекарств от нее просто нет. Есть препараты после инсульта, которые помогают снизить последствия, лечить осложнения. Если приступ только начинается, врачи используют лекарства для снижения свертываемости крови (тромболитики), уменьшения отечности мозга. Когда состояние больного стабилизируется, лечат препаратами, улучшающими состояние. Это могут быть спазмолитические, гипотензивные, вазотонические, противоотечные средства. Отличные результаты дает лечение кислородом, антиоксидантами.
Вазоактивные препараты
Полноценное лечение при инсульте невозможно без приема лекарств этой группы. Вазоактивные препараты необходимы для увеличения кровоснабжения в ишемизированной области. Всегда назначается одно средство: комбинация нескольких не лечит и не приносит результата. Что используют при инсульте:
- Кавинтон . При попадании в кровь препарат сразу двигается к головному мозгу, лечит области поражения, воздействуя на кровеносные сосуды, усиливая кровообращение. В результате улучшаются обменные процессы. Кавинтон продается в виде таблеток, растворах для инъекций.
- Винпоцетин . Расширяет сосуды мозга, улучшает свойства крови, способствует доставке кислорода в зоны поражения. Не меняет артериальное давление, не усиливает частоту сердечных сокращений. Вводится внутривенно.

Антиагреганты
Используются для снижения вязкости крови, улучшения ее передвижения по сосудам, нормализации кровоснабжения головного мозга. Как правило, их назначают, если у пациента уже были ишемические атаки. Антиагреганты назначают в первые часы приступа. В список стандартных средств для лечения инсульта входят:
- . Лекарство от инсульта лечит благодаря улучшению микроциркуляции, торможению образования тромбов, снижению артериального давления, раскрытию нефункционирующих сосудистых коллатералий.
- Аспирин . Благодаря ему увеличивается способность крови к растворению нитей фибрина, разжижает кров. Назначают по 160-325 мг/сутки в первые 2 суток после появления основных симптомов болезни.
Препараты от свертывания крови
Антикоагулянты необходимы в большинстве случаев, потому что предотвращают венозную тромбоэмболию, предотвращают появление нитей фибрина, способствуют прекращению роста возникших тромбов. Бывают прямые (быстрого воздействия) и непрямые (длительного). К первой группе относится Гепарин, ко второй – Синкумар, Неодикумарин. Подробнее о них:
- Гепарин . Средство, тормозящее процесс свертывания крови, блокирующее биосинтез тромбина. Его прием значительно помогает улучшить коронарный кровоток, активировать фибринолитические свойства крови. Гепарин действует кратковременно, его действие длится не более 5 часов. Эффективней при введении внутривенным способом.
- Синкумар . После приема начинает действовать через 1-2 суток, имеет свойство накапливания. В первый день назначают дозировку 8-16 мг, на второй – 4-12 мг, на третий – 6 мг. Принимать однократно.
Лекарственные препараты для улучшения мозгового кровообращения
Данная группа медикаментозных средств направлена на расширение сосудов мозга. После их применения нормализуется приток крови к нейронам, ликвидируется гипоксия мозговых клеток, активизируются метаболические процессы. При инсульте успешно используются антагонисты кальция (Кордипин, Одалат, Плендил, Анипамил, Калан и другие). Все они оказывают системное воздействие на организм, поэтому назначаются после обследования пациента.

Уход за больными после инсульта
Выше вы узнали, как лечить лекарствами инсульт. После того, как пациента выписывают из больницы, ему необходима помощь домашних, особенно, если сохраняется нарушение движения, возникает паралич. Лежачим больным необходимо каждые 3-4 часа делать массаж, обеспечить комплекс ЛФК. Возможно, придется кормить его, помогать ходить в туалет. Рекомендации по уходу после инсульта:
- Каждые 2-3 часа человека, перенесшего инсульт, необходимо поворачивать для предотвращения пролежней.
- Важно каждый день протирать кожу дезинфицирующими растворами.
- Необходимо принимать меры по предотвращению заболеваний кожи.
- В помещении, в котором лежит больной, необходимо сохранять прохладную температуру.
- Кормить, приподнимая голову или удобно усаживая.
- Следить за работой кишечника, если нужно, делать клизмы.
- Если наблюдается слюноотделение из парализованной половины рта, нужно следить, чтобы лицо было сухим, смазывать кожу защитным кремом.
- При первых признаках тромбоза вен (появляются отеки на парализованной стороне), пневмонии (сильная боль в боку, повышенная температура), нужно вызвать врача.
Как лечить инсульт в домашних условиях
После больничных стен пациенту необходимо соблюдать все предписания врача, придерживаться специальной диеты, делать иглоукалывание. У него могут наблюдаться судороги, боли, головокружение, и каждый симптом придется лечить по отдельности, к примеру, методами народной медицины. Все это не предполагает отмены прописанных лекарств. Как лечить инсульт головного мозга народными средствами?
Можно использовать некоторые лекарственные травы. Ознакомьтесь с несколькими рецептами:
- Взять сушеный Марьин корень (2 ч. л.), добавить к нему кипяток (200 г). Оставить на 5 часов, чтобы все настоялось. Пить ежедневно по 2 ст. ложки 3 раза.
- Смешать по 50 г измельченной софоры японской, омелы белой, добавить пол-литра водки, настоять месяц.
- Собрать летом сосновые шишки, измельчить их, залить водкой. Хранить в темном месте, через 14 дней начать использовать. Пить каждое утро по 1 ст. ложке 6-7 месяцев.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Сколько лежат в больнице после инсульта? Этот вопрос интересует пациентов и их близких. Лечение инсульта всегда складывается из нескольких этапов и требуется длительного времени.
Срок лечения зависит от состояния организма, наличия рецидивов, обширности пораженной области и других факторов.
Терапия условно делится на 3 этапа:
- терапия в отделении интенсивной терапии;
- стационарное лечение;
- амбулаторное лечение.
Лежат в реанимации до 3 недель. Лечение в стационаре длится более 3 месяцев. Амбулаторное восстановление может проходить в течение 4 месяцев. Временные показатели зависят от серьезности заболевания. Если восстановление происходит медленно, то сроки увеличиваются. Но уменьшать период лечения нельзя, иначе пораженные области не восстановятся или приступ вызовет более серьезные нарушения.
Сроки реанимации в зависимости от вида инсульта

Лечение зависит от вида патологии. Инсульт делится на 2 типа:
- ишемический;
- геморрагический.
Распространенность заболевания составляет около 3 человек на 1 000, из них 80% поражены именно ишемическим видом. Оставшиеся 20% страдают от геморрагического типа.
В зависимости от типа инсульта сроки лечения не различаются. В обоих случаях они определяются медицинскими положениями РФ, в которых говорится, что пациент с инсультом должен проходить лечение в реанимации не менее 21 дня. Это минимальный срок даже для быстро восстанавливающихся пациентов. Общий период лечения всегда больше и составляет несколько месяцев.
В отделении интенсивной терапии пациент может находиться дольше, но только после прохождения экспертизы. На 21-ый или 22-ой день его пребывания в реанимации собирается комиссия, оценивающая физическое состояние человека. Если обнаружится 1 из факторов отсрочки, то срок пребывания в интенсивной терапии увеличивается до 30 дней. В редких случаях и он может быть продлен, но только на основе факторов отсрочки, которые выявляются на консилиуме.
Расчет общего периода реанимационного лечения

Сколько лежат в больнице с инсультом в отделении интенсивной терапии? Период нахождения пациента в больнице и на домашней реабилитации напрямую зависит от серьезности инсульта и некоторых других его характеристик. Курс терапии основан на государственных стандартах. Если обнаруживается серьезное побочное заболевание, риск осложнения которого увеличивается на фоне инсульта, или присутствует один из соответствующих факторов, время восстановления увеличивают.
Время пребывания в «интенсиве» и стационаре рассчитывается на основе:
- Размера пораженной области. Обширное поражение требует более длительного восстановления.
- Степени дисфункции жизненно важных органов (сердца, легких, системы пищеварения).
- Уровня работоспособности мозга. Крайний случай снижения его активности – впадение человека в кому. В данном случае пациент находится в отдельной палате, пока не выйдет из этого состояния и не восстановит сознание и начальные двигательные функции.
- Места дислокации нарушения кровеносных сосудов. Если затронуты центральные отделы головного мозга, требуется более длительная терапия.
- Наличия сопутствующих заболеваний, которые могут дать осложнения без соответствующего ухода со стороны врачей (сердечно-сосудистые заболевания, аневризмы и т.п).
- Степени клинически симптомов.
- Уровня давления. При его скачках вероятен рецидив, поэтому больного нельзя переводить в общую палату.
Охарактеризовать факторы, влияющие на нахождение в реанимации, можно как степень угрозы жизни и правильному функционированию человеческого организма. Если лечение не будет соответствовать виду инсульта, то восстановление будет проходить очень медленно, не все пораженные зоны придут в норму. Возможен летальный исход
Факторы продления интенсивной терапии

Больной с ишемическим или геморрагическим инсультом может остаться на длительное лечение в реанимации, если:
- произошел рецидив (повторное поражение различных отделов мозга);
- жизнь и здоровье человека все еще находятся под серьезной угрозой;
- человек не вышел из комы;
- пораженные отделы мозга не восстановились за время реабилитации;
- наблюдаются признаки, указывающие на скорое повторение приступа.
Цель пребывания пациента в отделении интенсивной терапии – сохранить жизнь и восстановить нервные функции на мозговом уровне. Если больному все еще нужна восстановительная операция, его оставляют в реанимации, где осуществляется уход за недавно прооперированными пациентами.
Сроки проведения манипуляций
Период восстановления зависит от реанимационного лечения. Тот отрезок времени, за который будут подготовлены и выполнены основные процедуры, напрямую влияет на скорость реабилитации больного.
При поступлении человека в отделение интенсива необходимо выполнить следующие действия:
- корректировка дисфункции дыхательной системы;
- снижение необоснованного психомоторного возбуждения;
- восстановление нормального состояния тела (борьба с гипертермией);
- компенсация отечности мозга.
После экстренного обследования назначается операция или используется специальная аппаратура. При геморрагическом инсульте обязательно проводится хирургия, направленная на устранение угрожающего жизни отека, в ходе которой выводится отечная жидкость, компенсируется давление отека на важные отдела нервного центра. Хирургическое вмешательство срочное и должно проводиться не позднее вторых суток поступления пациента в больницу. Если операция была задержана на 3 – 4 дня, реабилитация затягивается.
Ишемический инсульт не всегда требует хирургического вмешательства. Его клинические симптомы компенсируются работой специальных установок жизнеобеспечения, амбулаторными и реанимационными процедурами.Период восстановления меньше на несколько дней, чем при операционном вмешательстве.
Когда производится перевод в общую палату

От момента перевода в общую палату зависит остаток лечения. От него нужно отсчитать 3 месяца и период амбулаторного восстановления (2-4 месяца), это будет окончательный срок реабилитации.
Стационарное лечение допускается только тогда, когда жизни пациента уже ничто не угрожает, и можно перейти к восстановлению двигательных, речевых функций и мелкой моторики. Небольшая проверка позволяет определить, можно ли перевести человека на менее интенсивный вид терапии. Учитывают следующие факторы:
- способен ли пациент позвать на помощь;
- восстановилось ли сознание до возвращения способности общаться;
- исключены ли вероятности мозгового кровотечения;
- снизился ли отек мозга;
- стабилизировалось ли давление;
- насколько равномерным стало сердцебиение.
Важно, чтобы человек мог обходиться без аппаратов ИВЛ, контактировал с медперсоналом, потому что о его состоянии не смогут сообщить аппараты. Перевод осуществляется на 21-ый день, если угроза рецидивов исчезла и на протяжении часа наблюдения больной не проявил никаких признаков их приближения.
Период стационарной реабилитации
Стандартный срок лечения в стационаре составляет 3 месяца. При этом больничный лист при инсульте выписывается сразу на 7-8 месяцев. Почему?
Не всем людям, перенесшим инсульт, хватает срока в 3 месяца для полного восстановления. Частично функции реабилитации пациентов переносятся на родных при домашнем лечении, но перед выпиской из стационара нужно устранить все возможные осложнения. Продолжительность реабилитации зависит от типа инсульта (ишемический, геморрагический, микроинсульт).
При слабых поражениях, микроинсультах и легкой степени недуга время может быть сокращено до 2 месяцев в общей палате. Человека могут выписать и раньше, если он проявляет самостоятельность и готов отказаться от врачебной помощи.
Срок нахождения в больнице можно сократить. После прохождения лечения в реанимации можно написать отказ от предоставления врачебных услуг и забрать больного домой. Сделать это может доверенное лицо или сам пациент. Но нельзя оставлять человека без терапии: если и переводить его домой, то только при условии найма сиделки и периодических посещений терапевта.
При аневротическом типе инсульта, который возникает в результате разрыва сосуда в мозге у больных аневризмой, в общей палате нужно находиться 2 месяца. Общий период реабилитации при этом составляет от 3,5 до 4 месяцев, о чем свидетельствуют выдаваемые человеку больничные листы.
При поражении средней степени потребуется месяц пребывания в интенсиве и еще самое меньшее 3 месяца пребывания в амбулаторном отделении. Продление больничного листа может быть по состоянию здоровья пациента. Чтобы сделать это, нужно проходить медицинско-социальную экспертизу, где врачи определяют основания к увеличению сроков. По заключению экспертизы лечение увеличивается минимум на 2 недели, максимум – на 4 месяца. После прохождения этого отрезка пациента направляют на повторную проверку, если его состояние не улучшается.
Повторные случаи заболевания продлевают терапию на 2,5 месяца. Человек вновь поступает в реанимацию и проходит курс лечения.
Общий период терапии должен быть рассчитан индивидуально. При поступлении в больницу можно сориентировать больного и его близких лишь по вопросу минимального времени реабилитации. Точно рассчитать срок можно только на основе первых результатов лечения. При этом на протяжении нахождения в стационаре существует риск повторного инсульта. Гарантировать быстрое выздоровление в таких условиях нельзя.
сайт – медицинский портал о сердце и сосудах. Здесь вы найдете информацию о причинах, клинических проявлениях, диагностике, традиционных и народных методах лечения кардиологических болезней взрослых и детей. А также о том, как сохранить сердце здоровым, а сосуды – чистыми до самых преклонных лет.
Не используйте информацию размещенную на сайте без предварительной консультации с вашим врачом!
Авторы сайта – практикующие врачи-специалисты. Каждая статья – это концентрат их личного опыта и знаний, отточенных годами учебы в ВУЗе, полученных от коллег и в процессе последипломной подготовки. Они не только делятся уникальной информацией в статьях, но и ведут виртуальный прием – отвечают на вопросы, которые вы задаете в комментариях, дают рекомендации, помогают разобраться в результатах обследований и назначениях.
Все, даже очень трудные для понимания темы изложены простым, понятным языком и рассчитаны на читателей без медицинской подготовки. Для вашего удобства все темы разделены на рубрики.
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно , а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.
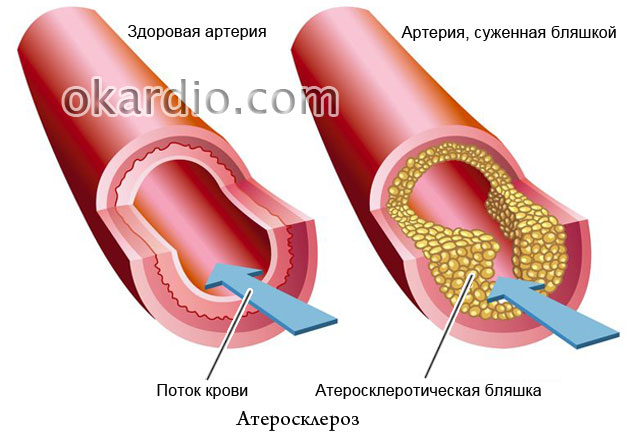
Атеросклероз
О том, что главную роль в развитии атеросклероза играет избыток холестерина в пище, пишут во всех газетах, но почему тогда в семьях, где все питаются одинаково, часто заболевает только кто-то один? Атеросклероз известен более века, но многое в его природе так и осталось неразгаданными. Повод ли это отчаиваться? Конечно, нет! Специалисты сайт рассказывают, каких успехов в борьбе с этим недугом достигла современная медицина, как его предотвратить и чем эффективно лечить.
- почему маргарин вреднее сливочного масла для людей с поражением сосудов;
- и чем он опасен;
- почему не помогают бесхолестериновые диеты;
- от чего придется отказаться на всю жизнь больным с ;
- как избежать и сохранить ясность ума до глубокой старости.
Болезни сердца
Помимо стенокардии, гипертонии, инфаркта миокарда и врожденных пороков сердца существует масса других кардиологических недугов, о которых многие никогда не слышали. Знаете ли вы, например, что – не только планета, но и диагноз? Или о том, что в сердечной мышце может вырасти опухоль? Об этих и других болезнях сердца взрослых и детей рассказывает одноименная рубрика.
- и как оказать неотложную помощь больному в этом состоянии;
- какую и что делать, чтобы первая не перешла во вторую;
- почему сердце алкоголиков увеличивается в размере;
- чем опасен пролапс митрального клапана;
- по каким симптомам можно заподозрить у себя и своего ребенка заболевание сердца;
- какие кардиологические недуги больше угрожают женщинам, а какие – мужчинам.

Болезни сосудов
Сосуды пронизывают всё тело человека, поэтому симптомы их поражения очень и очень разнообразны. Многие сосудистые недуги на первых порах мало беспокоят больного, но приводят к грозным осложнениям, инвалидности и даже смерти. Может ли человек без медицинского образования выявить у себя патологию сосудов? Безусловно, да, если будет знать их клинические проявления, о которых расскажет эта рубрика.
Кроме того, здесь содержится информация:
- о медицинских препаратах и народных средствах для лечения сосудов;
- о том, к какому врачу обращаться при подозрении на сосудистые проблемы;
- какие патологии сосудов смертельно опасны;
- от чего вздуваются вены;
- как сохранить здоровье вен и артерий на всю жизнь.
Варикоз
Варикоз (варикозное расширение вен) – заболевание, при котором просветы некоторых вен (ног, пищевода, прямой кишки и т. д.) становятся слишком широкими, что приводит к нарушению кровотока в пораженном органе или части тела. В запущенных случаях этот недуг излечивается с огромным трудом, однако на первой стадии его вполне можно обуздать. Как это сделать, читайте в рубрике «Варикоз».
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Также из нее вы узнаете:
- какие существуют мази для лечения варикоза и которая из них эффективнее;
- почему некоторым больным варикозным расширением вен нижних конечностей врачи запрещают бегать;
- и кому оно грозит;
- как укрепить вены народными средствами;
- как избежать образования тромбов в пораженных венах.
Давление
– настолько распространенный недуг, что многие считают его… нормальным состоянием. Отсюда и статистика: только 9% людей, страдающих высоким давлением, держат его под контролем. А 20% гипертоников и вовсе считают себя здоровыми, поскольку у них болезнь протекает бессимптомно. Но риск получить инфаркт или инсульт от этого не меньше! хоть и менее опасно, чем высокое, но тоже доставляет массу проблем и грозит серьезными осложнениями.

Кроме того, вы узнаете:
- как «обмануть» наследственность, если оба родителя страдали гипертонией;
- как помочь себе и близким при гипертоническом кризе;
- отчего повышается давление в молодом возрасте;
- как держать давление под контролем без лекарств, употребляя лечебные травы и определенные продукты.
Диагностика
В рубрике, посвященной диагностике болезней сердца и сосудов, собраны статьи о видах обследования, которые проходят кардиологические больные. А также о показаниях и противопоказаниях к ним, толковании результатов, эффективности и порядке проведения процедур.
Еще вы найдете здесь ответы на вопросы:
- какие виды диагностических исследований должны проходить даже здоровые люди;
- зачем назначают ангиографию тем, кто перенес инфаркт миокарда и инсульт;

Инсульт
Инсульт (острое нарушение мозгового кровообращения) стабильно входит в десятку самых опасных заболеваний. Наибольшему риску его развития повержены люди старше 55 лет, гипертоники, курильщики и те, кто страдает от депрессии. Оказывается, оптимизм и добродушие снижают риск инсультов почти в 2 раза! Но есть и другие факторы, которые эффективно помогают его избежать.
Рубрика, посвященная инсультам, рассказывает о причинах, видах, симптоматике и лечении этой коварной болезни. А также – о мерах реабилитации, которые помогают восстановить утраченные функции тем, кто ею переболел.

Кроме того, отсюда вы узнаете:
- о различии клинических проявлений инсультов у мужчин и женщин;
- о том, что такое предынсультное состояние;
- о народных средствах для лечения последствий инсультов;
- о современных методиках быстрого восстановления после перенесенного инсульта.
Инфаркт
Инфаркт миокарда принято считать болезнью пожилых мужчин. Но самую большую опасность он представляет всё же не для них, а для людей трудоспособного возраста и женщин старше 75 лет. Именно в этих группах показатели смертности самые высокие. Впрочем, расслабляться не стоит никому: сегодня инфаркты настигают даже молодых, спортивных и здоровых. Точнее, недообследованных.
В рубрике «Инфаркт» специалисты рассказывают обо всём, что важно знать каждому, кто хочет избежать этого недуга. А те, кто уже перенес инфаркт миокарда, найдут здесь много полезных советов по лечению и реабилитации.

- о том, под какие заболевания иногда маскируется инфаркт;
- как оказать неотложную помощь при острой боли в области сердца;
- о различиях в клинике и протекании инфаркта миокарда у мужчин и женщин;
- о противоинфарктной диете и безопасном для сердца образе жизни;
- о том, почему заболевшего инфарктом необходимо доставить к врачу в течение 90 минут.
Нарушения пульса
Говоря о нарушениях пульса, мы обычно имеем в виду его частоту. Однако врач оценивает не только скорость сердцебиений больного, но и другие показатели пульсовой волны: ритм, наполнение, напряжение, форму… Римский хирург Гален в свое время описал целых 27 его характеристик!

Изменение отдельных параметров пульса отражает состояние не только сердца и сосудов, но и других систем организма, например, эндокринной. Хотите узнать об этом больше? Читайте материалы рубрики.
Здесь же вы найдете ответы на вопросы:
- почему при жалобах на нарушения пульса вас могут направить на обследование щитовидной железы;
- может ли замедление частоты сердечных сокращений (брадикардия) стать причиной остановки сердца;
- о чем говорит и чем оно опасно;
- как взаимосвязаны частота пульса и скорость сжигания жира при похудении.
Операции
Многие болезни сердца и сосудов, которые еще 20–30 лет назад обрекали людей на пожизненную инвалидность, сегодня успешно излечиваются. Как правило, хирургически. Современная кардиохирургия спасает даже тех, кому еще недавно не оставляли никаких шансов на жизнь. А большинство операций проводятся теперь через крохотные проколы, а не разрезы, как раньше. Это не только дает высокий косметический эффект, но и намного легче переносится. А также сокращает время послеоперационной реабилитации в несколько раз.
В рубрике «Операции» вы найдете материалы о хирургических методах лечения варикозного расширения вен, шунтировании сосудов, установке внутрисосудистых стентов, протезировании сердечных клапанов и многое другое.
А также узнаете:
- какая методика не оставляет шрамов;
- как операции на сердце и сосудах влияют на качество жизни больного;
- в чем различия операций и сосудов;
- при каких заболеваниях проводится и какова продолжительность здоровой жизни после него;
- что лучше при болезнях сердца – лечиться таблетками и уколами или сделать операцию.

Остальное
В «Остальное» вошли в материалы, которые не соответствуют тематике других рубрик сайта. Здесь собрана информация о редких кардиологических недугах, о мифах, заблуждениях и интересных фактах, касающихся здоровья сердца, о непонятных симптомах их значении, о достижениях современной кардиологии и многом другом.
- об оказании первой помощи себе и другим в различных неотложных состояниях;
- о ребенка;
- об острых кровотечениях и методах их остановки;
- о и пищевых привычек;
- о народных методах укрепления и оздоровления сердечно-сосудистой системы.

Препараты
«Препараты» – пожалуй, важнейшая рубрика сайта. Ведь самая ценная информация о болезни – как ее лечить. Мы не приводим здесь волшебных рецептов по излечению тяжелых недугов одной таблеткой, мы честно и правдиво рассказываем о препаратах всё, как есть. Чем они хороши и чем плохи, кому показаны и противопоказаны, чем отличаются от аналогов и как воздействуют на организм. Это не призывы к самолечению, это необходимо для того, чтобы вы хорошо владели «оружием», которым вам предстоит сражаться с болезнью.

Здесь вы найдете:
- обзоры и сравнение групп препаратов;
- информацию о том, что можно принимать без назначения врача, а что ни в коем случае нельзя;
- перечень оснований для выбора того или иного средства;
- сведения о дешевых аналогах дорогостоящих импортных лекарств;
- данные о побочных эффектах сердечных препаратов, о которых умалчивают производители.
И еще много-много важного, полезного и ценного, что сделает вас здоровее, сильнее и счастливее!
Пусть ваше сердце и сосуды всегда будут здоровыми!